Γονείς με ασφάλεια παρά τις δυσκολίες
Όπως είναι γνωστό, σήμερα το 18% των ζευγαριών αντιμετωπίζει πρόβλημα υπογονιμότητας. Προς την κατεύθυνση αυτή έρχεται να συνδράμει η ανάπτυξη των μεθόδων της ιατρικώς υποβοηθούμενης αναπαραγωγής, που αποτελεί τον κλάδο εκείνο της ιατρικής επιστήμης, ο οποίος έχει επιφέρει επαναστατικά επιτεύγματα στη διαδικασία της τεκνοποίησης, εξασφαλίζοντας νέες δυνατότητες και χαρίζοντας ανείπωτη χαρά σε χιλιάδες ζευγάρια.
Σήμερα, υπολογίζεται ότι περισσότερα από 250.000 ζευγάρια στην Ελλάδα είναι υπογόνιμα και σύμφωνα με πρόσφατες μελέτες, ανατρέποντας πεποιθήσεις ετών, προκύπτει ότι το 40% των περιπτώσεων της υπογονιμότητας οφείλεται σε λόγο αναγόμενο στη γυναίκα, ένα άλλο 40% σε λόγο αναγόμενο στον άνδρα και το υπόλοιπο 20% σε ανεξήγητο παράγοντα που ανάγεται στο ζευγάρι.
Η μέθοδος της εξωσωματικής γονιμοποίησης εφαρμόζεται τα τελευταία 32 χρόνια και χάρη σε αυτήν έχουν γεννηθεί πάνω από 5.000.000 παιδιά σε ολόκληρο τον κόσμο. Χάρη στη μεγάλη ποικιλία των μεθόδων της εξωσωματικής γονιμοποίησης, σήμερα είναι πλέον δυνατόν να αντιμετωπισθεί το μεμονωμένο πρόβλημα που ταλαιπωρεί σχεδόν το κάθε συγκεκριμένο υπογόνιμο ζευγάρι, ενώ η ποιοτική αναβάθμιση σημαίνει ότι έχουμε και καλύτερα ποσοστά κύησης από το παρελθόν. Τα ποσοστά επιτυχίας έχουν ξεπεράσει το 40%, ενώ πριν από 10 χρόνια ήταν στο 10-15%, που σημαίνει ότι σχεδόν μία στις δύο γυναίκες σήμερα αποκτά παιδί με την πρώτη προσπάθεια που κάνει.
Αιτία υπογονιμότητας
Το 18% των ζευγαριών δεν φτάνει να αποκτήσει παιδί μετά από 12 μήνες προσπάθειας. Τα κυριότερα αίτια υπογονιμότητας στη γυναίκα είναι η απόφραξη των σαλπίγγων, μετά συνήθως από φλεγμονές ή ορμονικές διαταραχές, που έχουν ως αποτέλεσμα τη μη φυσιολογική ή ποιοτική ωορρηξία.
Η ενδομητρίωση αποτελεί έναν άλλο παράγοντα υπογονιμότητας, όπως και η ηλικία. Στον άνδρα, η αλλοίωση των παραμέτρων του σπέρματος δημιουργεί υπογονιμότητα. Αυτή την αλλοίωση προκαλούν φλεγμονές (που δημιουργούνται όταν δεν τηρούνται βασικοί κανόνες υγιεινής) ατυχήματα στα γεννητικά όργανα, ορμονολογικές διαταραχές, γενετικές χρωμοσωμικές ανωμαλίες, κιρσοκήλη, ανοσοποιητικοί παράγοντες και κάποιες φορές, έκθεση ατόμων σε υψηλές θερμοκρασίες λόγω επαγγέλματος.
Η εξωσωματική γονιμοποίηση αποτελείται από ορισμένα στάδια. Πριν ξεκινήσει η όλη διαδικασία, το ζευγάρι θα υποβληθεί σε ορισμένες απαραίτητες ιατρικές και αιματολογικές εξετάσεις, που σκοπό έχουν να αυξήσουν όσο το δυνατό περισσότερο την επιτυχή εφαρμογή της μεθόδου. Από τον άνδρα, αυτό που χρειάζεται είναι το σπέρμα. Η γυναίκα, μετά την ωοθηκική διέγερση, την οποία προκαλούν τα φάρμακα, υποβάλλεται σε διακολπική λήψη ωαρίων. Ακολουθούν η γονιμοποίηση των ωαρίων με το σπέρμα του συζύγου και τέλος η τοποθέτηση των γονιμοποιημένων ωαρίων στη μήτρα. Η εμβρυομεταφορά γίνεται συνήθως τη δεύτερη μέρα.
Σήμερα, όμως, μπορεί να συμβεί και κατά το στάδιο των βλαστοκύστεων, δηλαδή όταν το έμβρυο φτάνει την 6η ημέρα της ζωής του. Στην περίπτωση αυτή το έμβρυο εμφυτεύεται πιο εύκολα και έχουμε καλύτερο ποσοστό εμφύτευσης αυτού του εμβρύου και είμαστε οι πρώτοι που το εφαρμόσαμε στην Ελλάδα το 1998.
Έμβρυα στην κατάψυξη
Σκόπιμο είναι να μεταφερθούν όσο το δυνατό λιγότερα σε αριθμό έμβρυα, χωρίς όμως να μειωθεί η πιθανότητα επιτυχίας της μεθόδου. Αυτό γίνεται για να αποφευχθούν, όσο το δυνατόν, οι πολύδυμες κυήσεις με τις πιθανές μαιευτικές και περιγεννητικές επιπλοκές που αυτές ενέχουν, αλλά και το συναισθηματικό ,οικονομικό και οικογενειακό κόστος που επιφέρουν.
Στην περίπτωση που υπάρχουν υπεράριθμα έμβρυα, αυτά μπορούν να διατηρηθούν στην κατάψυξη για τυχόν μελλοντική χρήση από το ζευγάρι. Με τον τρόπο αυτό προσδοκάται η αύξηση του ποσοστού κυήσεων από ένα και μόνο θεραπευτικό κύκλο, αφού δίνει τη δυνατότητα στη γυναίκα να κάνει επανειλημμένες εμβρυομεταφορές, με το λιγότερο δυνατό οικονομικό και συναισθηματικό κόστος και ιατροφαρμακευτική παρέμβαση!!
Κάποια γυναίκα που κάνει προσπάθεια μπορεί να βγάλει και 10-15 ωάρια, από τα οποία να γονιμοποιηθούν 10-12. Δεν τα τοποθετούμε όλα. Τα επιπλέον έμβρυα τα τοποθετούμε στην κατάψυξη, σε υγρό άζωτο, για να χρησιμοποιηθούν σε δυο περιπτώσεις. Είτε, εάν δεν επιτύχει η προσπάθεια, οπότε να μην επαναληφθεί η ωοληψία, είτε εάν η γυναίκα θελήσει να αποκτήσει δεύτερο παιδί, μετά από κάποια χρόνια.
Για δεκαετίες ολόκληρες μπορούν τα έμβρυα να παραμείνουν στην κατάψυξη. Με το νέο νόμο, όμως, μετά το 2005, ορίζονται ως ανώτατο όριο τα πέντε χρόνια που μπορούν να επεκταθούν και για άλλα πέντε χρόνια με σύμφωνη γνώμη του ζευγαριού. Σε ότι αφορά την ομάδα μας, είχαμε πέρσι μια γυναίκα, η οποία απέκτησε διδυμάκια, με έμβρυα που ήταν δέκα χρόνια στην κατάψυξη! Γέννησε, ουσιαστικά, τα δίδυμα αδερφάκια του πρώτου της παιδιού, μετά από διάστημα έντεκα ετών.
Μικρογονιμοποίηση ωαρίων
Μέχρι πρόσφατα δεν ήταν δυνατό να βοηθηθούν ζευγάρια που οι άνδρες εμφάνιζαν σοβαρό πρόβλημα στον αριθμό ή την κινητικότητα του σπέρματος ή ακόμα και αζωοσπερμία, δηλαδή παντελή έλλειψη σπερματοζωαρίων στο σπέρμα τους.
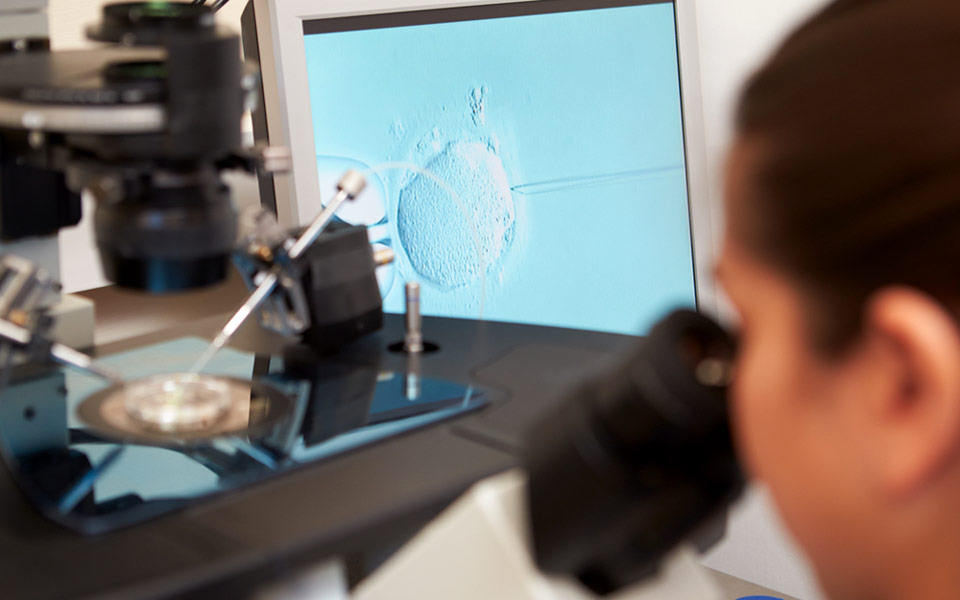
Σε αυτές τις περιπτώσεις δεν μπορούσαμε να κάνουμε τίποτα και αναγκαστικά χρησιμοποιούσαμε ξένο σπέρμα (από τράπεζα σπέρματος). Τώρα, με την έλευση της μικρογονιμοποίησης, κάτω από ένα ισχυρό μικροσκόπιο συλλαμβάνεται ένα σπερματοζωάριο με μικροπιπέτα και αφού διανοιχτεί το περίβλημα του ωαρίου, τοποθετείται μέσα στο κυτταρόπλασμα του ωαρίου, προκαλούμε δηλαδή εμείς τη γονιμοποίηση.
Ακόμα και σε άνδρες με αζωοσπερμία, με μια βελονίτσα παίρνουμε από τον όρχι τους σπερματοζωάρια. Στη συνέχεια χρησιμοποιείται ένα σπερματοζωάριο για τη γονιμοποίηση ενός ωαρίου και τα γονιμοποιημένα πλέον ωάρια μεταφέρονται ανώδυνα μέσα στη μήτρα. Με την μέθοδο αυτή, πάνω από 95% των ζευγαριών, με σοβαρά προβλήματα σπέρματος, καταφέρνουν να επιτύχουν γονιμοποίηση.
Προεμφυτευτική γενετική διάγνωση
Για την αποφυγή κυήσεων με έμβρυο με σοβαρό γενετικό νόσημα, όπως η β-μεσογειακή αναιμία, η κυστική ίνωση, και άλλες, τα τελευταία χρόνια εφαρμόζεται η προεμφυτευτική διάγνωση στα έμβρυα.
Παίρνουμε ένα κύτταρο από το αναπτυσσόμενο έμβρυο και το ελέγχουμε. Έτσι διαπιστώνουμε τις παθήσεις (κληρονομικά νοσήματα) από τη τρίτη κιόλας ημέρα της γονιμοποίησης. Η μητέρα έχει έτσι τη σιγουριά ότι θα αποκτήσει ένα υγιέστατο παιδάκι. Πρόκειται για μια τεχνική που εφαρμόζεται μόνο κατά τη διαδικασία εξωσωματικής γονιμοποίησης και στην 3η μέρα της ζωής του εμβρύου, προκειμένου να ελεγχθούν για γενετικές ανωμαλίες, πριν τη μεταφορά τους στη μήτρα.
Η μέχρι τώρα βιοψία εμβρύων 3ης μέρας, σε συνδυασμό με μεθόδους κυτταρογενετικής (FISH-fluorescent in situ hybridization- υβριδοποίηση με φθορισμό),είχε ένα πολύ σημαντικό μειονέκτημα. Ήταν περιορισμένος ο αριθμός των χρωμοσωμάτων που μπορούσαν να ελεγχθούν-συνήθως ελέγχονται 9 από τα 24 χρωμοσώματα. Η χρήση της μεθοδολογίας με βιοψία εμβρύων στο στάδιο αυλάκωσης και FISH για την προεμφυτευτική γενετική διάγνωση χρωμοσωματικών ανευπλοειδιών, έχει δώσει αντικρουόμενα και αντιφατικά αποτελέσματα. Τώρα υπάρχει μέθοδος για εξέταση του συνόλου των 23 ζευγών χρωμοσωμάτων.
Η προεμφυτευτική γενετική διάγνωση για όλα τα κληρονομικά νοσήματα μπορεί να συνδυαστεί με τη παράλληλη εφαρμογή του CGH-rray, ώστε από ένα πολύ μικρό δείγμα βιοψίας των γονιμοποιημένων ωαρίων να αντλήσουμε όλες τις πληροφορίες που θέλουμε, πριν το μεταφέρουμε στη μήτρα, γεγονός που μας επιτρέπει να εμφυτεύσουμε τελικά μόνο τα απαλλαγμένα, από χρωμοσωμικές κληρονομικές ανωμαλίες έμβρυα.
Η μέθοδος αυτή εφαρμόζεται κυρίως σε γυναίκες με επανειλημμένες αποτυχίες στην εξωσωματική γονιμοποίηση, σε γυναίκες με πολλαπλές αποβολές και σε γυναίκες μεγαλύτερης ηλικίας. Ήδη, στην Ελλάδα γεννήθηκαν από την ομάδα μας τα πρώτα διδυμάκια με αυτή τη μέθοδο, τον Ιούνιο του 2011, και έκτοτε έχουν γεννηθεί παιδιά από άλλες 30 γυναίκες.
Ιστοσυμβατά παιδιά
Τα τελευταία χρόνια η εφαρμογή της προεμφυτευτικής γενετικής διάγνωσης έχει επεκταθεί πέρα από την αποτροπή μετάδοσης κληρονομικών νοσημάτων στην απόκτηση υγιών, και ταυτόχρονα ιστοσυμβατών τέκνων, προς άλλα νοσούντα τέκνα της ίδιας οικογένειας. Για πρώτη φορά στην Ελλάδα εφαρμόσαμε την προεμφυτευτική γενετική διάγνωση, με έλεγχο ιστοσυμβατότητας σε τρεις οικογένειες με άρρωστα παιδιά- από μεσογειακή αναιμία και χρόνια κοκκιοματώδη νόσο-τα οποία έχουν πλέον πλήρως ιαθεί μετά τη μεταμόσχευση βλαστικών κυττάρων από το ιστοσυμβατό αδερφάκι τους που γεννήθηκε έπειτα από εξωσωματική γονιμοποίηση με τη μέθοδο αυτή.
Η μέθοδος μπορεί να εφαρμοστεί και για τον αποκλεισμό γονιδίων που επηρεάζουν την ποιότητα της ζωής μας ή μειώνουν το προσδόκιμο επιβίωσης, όπως ο σακχαρώδης διαβήτης και ο καρκίνος. Ήδη έχουμε εφαρμόσει με επιτυχία την προεμφυτευτική γενετική διάγνωση για τον αποκλεισμό γονιδίων που συσχετίζονται με νεοπλασίες, όπως νευροϊνωμάτωση ρετινοβλάστωμα και έχουν γεννηθεί υγιή παιδιά.